जैसे-जैसे पश्चिम इष्टतम सार्वजनिक स्वास्थ्य प्रणालियों से दूर होता जा रहा है, आइए हम ज़ोर से सपने देखें कि स्वास्थ्य को बढ़ावा देने के लिए संस्थानों का एक आदर्श सेट कैसा दिखेगा।
कोविड की पराजय ने उस विकृति की गहराई को उजागर कर दिया है जिसे हमारी सार्वजनिक और निजी स्वास्थ्य नौकरशाही ने ख़त्म कर दिया है। हमने ग्राफिक विवरण में देखा है कि कैसे हमारे स्वास्थ्य की रक्षा के लिए बनाई गई अधिकांश एजेंसियां दुष्ट हो गई हैं, और हमने बिग फार्मा के घातक प्रभाव को करीब से देखा है, जो अब सार्वजनिक स्वास्थ्य एजेंसियों में गहराई से शामिल हो गया है और सस्ते को दरकिनार करने के लिए अपनी विशेषाधिकार प्राप्त स्थिति का उपयोग कर रहा है। , महंगे जहर बेचने के लिए प्रभावी दवाएं। अफसोस की बात है कि यह सब कई मायनों में हिमशैल का टिप मात्र है।
हममें से दो लोगों ने दो दशकों से अधिक समय तक स्वास्थ्य अर्थशास्त्री और संस्थागत डिजाइनर के रूप में काम किया है, कई सरकारों को कल्याण और मानसिक स्वास्थ्य प्रणालियों के बारे में सलाह दी है। हमने स्वास्थ्य और अन्य क्षेत्रों में भ्रष्टाचार पर पेपर और किताबें भी लिखी हैं। हमने जो देखा है वह हमें वर्तमान प्रणालियों के लिए पूर्वानुमान और उन समाजों के लिए उपाय दोनों के बारे में मौलिक निष्कर्षों पर ले जाता है जो वास्तव में अपनी आबादी के स्वास्थ्य को बढ़ावा देना चाहते हैं।
दो सांख्यिकी में सार्वजनिक स्वास्थ्य आपदा
दो आँकड़े मिलकर पश्चिम में अब सामना की जाने वाली स्वास्थ्य संबंधी समस्याओं की गहराई के बारे में एक गंभीर कहानी बताते हैं: जीवन प्रत्याशा और समय के साथ स्वास्थ्य पर खर्च। तार्किक अपेक्षा यह है कि उत्तरार्द्ध में अधिक से पहले में अधिक लाभ होना चाहिए।
नीचे हम 1970 से 2021 तक जीवन प्रत्याशा में परिवर्तनों का ग्राफ़ बनाते हैं। जबकि अफ्रीका अपने आप में एक लीग में है, एशिया और लैटिन अमेरिका (और देर से पूर्वी यूरोप, सोवियत गुट से अलग होने और यूरोपीय संघ से विवाह के बाद) लगातार बंद हो रहे हैं समृद्ध पश्चिमी देशों पर अंतर। 1970 और 2021 के बीच, अमेरिका ने अपनी जीवन प्रत्याशा में छह साल और पश्चिमी यूरोप ने 10 साल जोड़े हैं, जबकि एशिया ने 19 (चीन ने 22 जोड़े) और लैटिन अमेरिका ने 14 साल जोड़े हैं। अफ्रीका ने 17 साल जोड़े हैं लेकिन बहुत कम आधार से: इसकी जीवन प्रत्याशा में 1970 केवल 45 वर्ष का था।
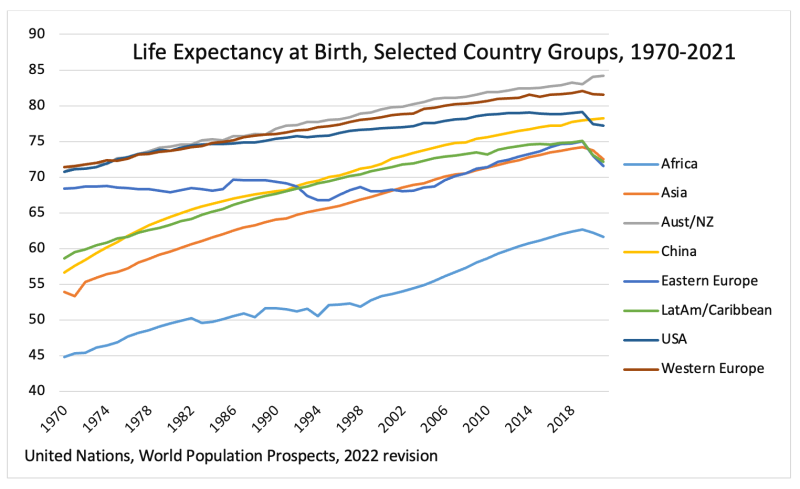
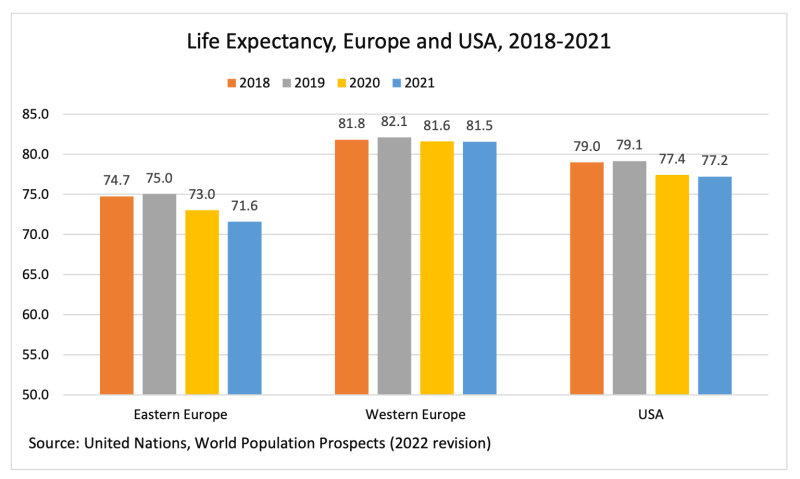
अमेरिका में, 2020 की कोविड गिरावट के बाद, जिसके कारण 2021 में फिर से उछाल आना चाहिए था, इसके बजाय 0.2 साल की और गिरावट आई। 2021 में यूरोप में भी गिरावट आई, जो पूर्वी यूरोप में भारी झटके से काफी प्रभावित थी।
खर्च के स्तर के संदर्भ में, 1960 के दशक में पश्चिमी देशों के लिए 'स्वास्थ्य' के रूप में मान्यता प्राप्त चीजों पर अपने सकल घरेलू उत्पाद का लगभग 4 प्रतिशत खर्च करना सामान्य था। आज, तुलनीय आंकड़ा अमेरिका के लिए लगभग 20 प्रतिशत और यूरोपीय संघ के लिए 10 प्रतिशत या उससे अधिक है, जो हाल के वर्षों में तेजी से बढ़ रहा है। विशेष रूप से ध्यान दें कि चीन, प्रति व्यक्ति स्वास्थ्य लागत अमेरिका की तुलना में लगभग बीसवें हिस्से के साथ, उच्च जीवन प्रत्याशा प्राप्त करता है।
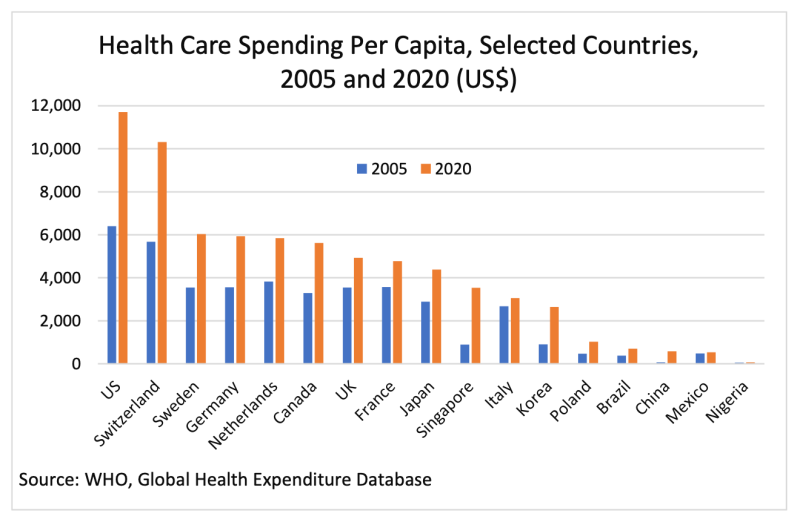
अकेले इन आंकड़ों के आधार पर, हम बिना अतिशयोक्ति के कह सकते हैं कि स्वास्थ्य एक नीतिगत आपदा क्षेत्र है और लंबे समय से ऐसा ही है। पश्चिमी देशों ने अनुरूप आउटपुट प्राप्त किए बिना बड़े पैमाने पर इनपुट में वृद्धि की है।
अमेरिका ने दशकों से पश्चिमी यूरोप की तुलना में स्वास्थ्य पर लगभग दोगुना खर्च किया है, और इसके स्वास्थ्य परिणाम चीन और लैटिन अमेरिका (जैसे कोस्टा रिका) या मध्य यूरोप के कई देशों से भी बदतर हैं, जिनकी स्वास्थ्य प्रणालियाँ आसानी से 90 प्रतिशत सस्ती हैं। अंतर्राष्ट्रीय स्वास्थ्य प्रणालियों के आकस्मिक अध्ययन के आधार पर, यहां तक कि पश्चिमी यूरोप ने भी अपने स्वास्थ्य पर अपेक्षित परिणामों से कहीं अधिक खर्च किया है।
इन बुनियादी आंकड़ों के लिए नीतिगत क्षेत्र में पेश किए गए कई अजीब बहानों में से, आइए हम दो प्रचलित बहानों को दूर कर दें।
सबसे पहले, ऐसा नहीं है कि चीन या पूर्वी यूरोप जैसे स्थानों की तुलना में अमेरिका में जनसंख्या की उम्र बढ़ने की स्थिति बदतर है। वास्तव में यह विपरीत है. दूसरा, यह सच नहीं है कि अमेरिका या यूरोपीय संघ अपने स्वास्थ्य डॉलर के लिए जीवन की लंबाई के विपरीत जीवन की गुणवत्ता खरीद रहे हैं (उदाहरण के तौर पर देखें) बिगड़ती ख़ुशी 1972 से यूएस जनरल सोशल सर्वे पर रिपोर्ट किया गया)।
यदि जीवन की लंबाई या गुणवत्ता प्रदान नहीं की जा रही है, तो वास्तव में 'सार्वजनिक स्वास्थ्य' का मतलब क्या है? हम नीचे इस प्रश्न का एक संक्षिप्त, शैलीबद्ध उत्तर देते हैं, जिसमें यह भी बताया गया है कि क्या उपयोगी रहा है और क्या नहीं।
1800 के बाद से सार्वजनिक स्वास्थ्य हस्तक्षेप के उतार-चढ़ाव
नीचे दिया गया ग्राफ़ पिछले 200 वर्षों में जीवन प्रत्याशा में परिवर्तन दिखाता है। 1850 से पहले यूरोप और अमेरिका में जीवन प्रत्याशा 40 से नीचे थी, और अन्य सभी जगह 30 से नीचे थी।
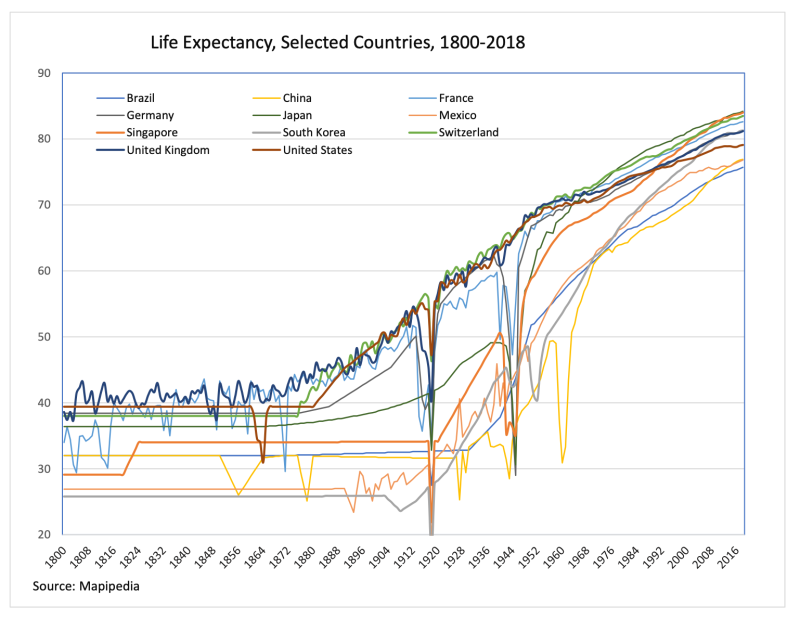
जो बदलाव आया वह यह था कि स्वच्छतावादियों के नेतृत्व में सार्वजनिक स्वच्छता और साफ-सफाई में काफी प्रगति हुई थी और इसका उदाहरण ब्रिटेन में 1848 में पहला सार्वजनिक स्वास्थ्य अधिनियम था। अधिनियम का मुख्य फोकस सफाई पर था। आगामी दशकों में ब्रिटेन को भूमिगत सीवेज सिस्टम, साफ पानी, चालू शौचालय, अधिक भोजन और कचरा संग्रहण मिला। बुनियादी स्वच्छता और खाद्य सुरक्षा को बढ़ावा देना प्राथमिकता थी क्योंकि ये ऐसी चीजें थीं जिन्होंने वास्तव में लोगों के स्वास्थ्य में बहुत बड़ा अंतर डाला।
एक तरफ, अधिनियम ने संगरोध की प्रथा को भी समाप्त कर दिया जो कि कोविड युग के दौरान फिर से लोकप्रिय हो गई। ए 1951 में प्रकाशित एक अध्ययन उल्लेख किया गया है कि "1848 में रॉयल कॉलेज ऑफ फिजिशियन ने भी संगरोध की निरर्थकता को स्वीकार किया था।" 1848 अधिनियम के क्रम में, यहां तक कि उस पत्रिका के योगदानकर्ता भी, जो कोविड के दौरान विज्ञान-विरोधी स्मारक बन गया था, शलाका, संगरोध को अज्ञानी या निरंकुश या दोनों के रूप में खारिज कर रहे थे।
खराब वेंटिलेशन के साथ लकड़ी के घर के अंदर खाना पकाने से लेकर गैस पर खाना पकाने और फिर अच्छे वेंटिलेशन के साथ इलेक्ट्रिक खाना पकाने की ओर स्विच करने से भी एक बड़ा अंतर आया, विशेष रूप से बचपन की मृत्यु दर में कमी आई। आज तक, विकासशील देशों में जहां ठोस ईंधन से खाना पकाना अभी भी सामान्य है, पढ़ाई बाल स्वास्थ्य और मृत्यु दर पर इस प्रथा का व्यापक प्रभाव दिखाएँ।
चिकित्सा क्षेत्र में कुछ महत्वपूर्ण प्रगतियाँ भी प्रासंगिक थीं। एंटीबायोटिक्स, रूबेला और चेचक के खिलाफ टीके, एस्पिरिन, अन्य रक्त पतला करने वाली दवाएं, विटामिन डी और कुछ अन्य सस्ती दवाओं ने जब दृश्य में प्रवेश किया तो एक बड़ा अंतर आया। 2020 से पहले, जब डब्ल्यूएचओ अभी भी उपयोगी था, उसने गरीब देशों को यह निर्धारित करने में मदद करने के लिए आवश्यक दवाओं की एक सूची निकाली कि कौन सी सस्ती दवाएं खरीदनी हैं। 2021 के बाद वह सूची कोविड टीकों के शामिल होने से भ्रष्ट हो गई, जैसे कि WHO स्वयं भ्रष्ट हो गया और अब इसे एक स्वास्थ्य-विरोधी संगठन माना जाता है।
सस्ते हस्तक्षेपों के महत्व को यूके में जीपी (सामान्य चिकित्सक) और कई अन्य देशों में पारिवारिक चिकित्सकों की भारी प्रभावशीलता में भी उदाहरण दिया गया है। ए अध्ययन 2000 के पहले दशक में तुर्की में पारिवारिक चिकित्सकों के रोलआउट की जांच करने पर यह निष्कर्ष निकला कि "प्रत्येक पारिवारिक चिकित्सक हर साल प्रति प्रांत शिशुओं, बुजुर्गों और 0.15-0.46 वर्ष की आयु के बच्चों के बीच लगभग 0.005, 1 और 4 लोगों की जान बचाता है।" पारिवारिक चिकित्सक स्वास्थ्य के मामले में कठिन काम करते हैं: बच्चों के जन्म में मदद करना, छोटी-मोटी चोटों को ठीक करना, सस्ती और प्रभावी दवाएं देना, कुछ टीकाकरण देना, सामान्य स्वस्थ जीवन शैली की सलाह देना, इत्यादि।
जो शायद आश्चर्य की बात है, लेकिन बहुत महत्वपूर्ण है अगर कोई स्वास्थ्य व्यय को अनुकूलित करने की परवाह करता है, तो वह यह है कि सभी महंगी चीजें स्वास्थ्य के लिए लगभग पूरी तरह से महत्वहीन हैं। प्रमुख अस्पताल संचालन, आईसीयू, डिज़ाइनर दवाएं इत्यादि मूल रूप से तीन बड़े कारणों से डायल को स्थानांतरित नहीं करते हैं, जिनके बारे में चिकित्सक अक्सर बात करना पसंद नहीं करते हैं।
पहला यह कि अस्पताल अस्वास्थ्यकर स्थान हैं जहां आने वाले आगंतुकों के बेहतर होने के बजाय और अधिक बीमार होने का जोखिम रहता है। WHO ने, जब यह अभी भी उपयोगी था, विज्ञापन दिया अध्ययनों से अनुमान लगाया गया है कि अस्पताल जाने वाले लगभग 15 प्रतिशत लोगों को वहां कोई गंदा कीड़ा मिल जाता है, क्योंकि आख़िरकार यही वह जगह है जहां गंभीर रूप से बीमार लोग (जिनमें गंदे कीड़े से पीड़ित लोग भी शामिल हैं) जाते हैं। यह एक उच्च जोखिम है जिसका व्यवहारिक रूप से लागत-लाभ अध्ययन में कभी उल्लेख नहीं किया गया है जो फार्मास्युटिकल कंपनियां अपने नवीनतम उत्पादों का विपणन करते समय करती हैं।
दूसरे, जो लोग मौत के बहुत करीब होते हैं और उन्हें कई अन्य बीमारियाँ होती हैं, उन्हें बहुत सारी महंगी दवाएँ और ऑपरेशन दिए जाते हैं, इसलिए उन्हें किसी एक चीज़ से मरने से रोकना अक्सर कुछ हफ्तों के लिए मौत को टाल देता है। नतीजा यह है कि जीवन का अंत अधिक अकेला, अधिक दर्दनाक और अधिक तनावपूर्ण बना दिया जाता है, लेकिन अस्पताल और बिग फार्मा दोनों के लिए बेहद लाभदायक होता है।
फिर, कुछ उपयोगी तरकीबों के माध्यम से व्यावसायिक स्वास्थ्य अध्ययनों में इसे व्यावहारिक रूप से हमेशा कम महत्व दिया जाता है, जैसे कि इस बात पर जोर देना कि उपचार और प्लेसिबो समूह दोनों में अध्ययन की जा रही बीमारी के अलावा कोई अन्य बीमारी नहीं है और इस प्रकार वे व्यवहार में सत्य की तुलना में कहीं अधिक स्वस्थ हैं।
एक अन्य तरकीब यह है कि एक महँगी नई दवा की तुलना एक महँगी पुरानी दवा से की जाए, और दोनों केवल बीमार लोगों के बजाय काफी स्वस्थ आबादी पर हों। अधिक बार दवा प्राप्त करने वाले प्रयोग में। अधिकांश स्वास्थ्य प्रणाली मृत्यु के भय से लाभ कमाती है, जिसमें चिकित्सा अध्ययनों में लाभों की भारी अतिशयोक्ति और लागत को कम करके आंकना अंतर्निहित है, जो नियमित रूप से बिग फार्मा विज्ञापन पत्रिकाओं (जैसे) में छपते हैं। शलाका, ब्रिटिश मेडिकल जर्नल, और इसी तरह)।
महंगा हस्तक्षेप डायल को ज्यादा प्रभावित न करने का तीसरा कारण यह है कि फार्मा और मेडिक्स द्वारा संचालित कई दवाएं और ऑपरेशन वास्तव में काम नहीं करते हैं। उदाहरण के लिए, केवल 50% दवाएं जिन्हें अमेरिकी बाजारों में प्रारंभिक पहुंच मिलती है (उस प्रक्रिया के चरण II को पारित करने के बाद) पूर्ण पहुंच (चरण III) तक पहुंच पाती हैं, और उनमें से भी कम को पूर्ण स्वीकृति मिलती है, हालांकि वे अभी भी अपने निर्माताओं के लिए पैसा कमाते हैं और वितरक 'लंबित' शुद्धिकरण में रहते हुए।
इसके अलावा, स्पष्ट रूप से, 'आपूर्ति-प्रेरित मांग' (1990 के दशक में अनुसंधान की एक उभरती हुई श्रृंखला जो पिछले 10 वर्षों में शीर्ष पत्रिकाओं में एक धारा बन गई है) पर बड़े साहित्य में वे अध्ययन शामिल हैं जिनमें एक डॉक्टर के परिवार के सदस्यों को पाया गया था गैर-पारिवारिक व्यक्तियों की तुलना में औसतन कम ऑपरेशन प्राप्त हुए हैं उसी डॉक्टर द्वारा सलाह दी गई.
निहितार्थ से, उद्योग और डॉक्टर दोनों स्वयं जानते हैं कि उनके महंगे हस्तक्षेपों के लाभ अतिरंजित हैं।
आज की 'नई दवा' स्वास्थ्य देखभाल में व्याप्त विश्वसनीयता-अच्छी समस्या का फायदा उठाती है। एक विश्वसनीय वस्तु वह वस्तु है जिसकी गुणवत्ता और उपयोगिता आपके लिए अज्ञात है, लेकिन आपूर्ति पक्ष के 'एक विशेषज्ञ' द्वारा बेहतर जानी जाती है। एक विश्वसनीय वस्तु के लिए बाजार में, यहां तक कि एक निजी भी, खेल में प्रोत्साहन विशेषज्ञ को अज्ञानी रोगी से अधिक शुल्क लेने और उसके साथ दुर्व्यवहार करने के लिए प्रेरित करता है। चिकित्सा लापरवाही और दायित्व कानून इस समस्या को और भी बदतर बनाते हैं, क्योंकि वे बड़े पैमाने पर अति-परीक्षण की ओर ले जाते हैं जिसके परिणामस्वरूप झूठे-सकारात्मक निदानों का पहाड़ खड़ा हो जाता है - जो बदले में एक और आकर्षक रैकेट के लिए चारा बन जाता है।
स्थिति इतनी खराब और इतनी विकृत हो गई है कि अब तक एक बुद्धिमान पर्यवेक्षक की धारणा यह है कि अधिकांश अस्पताल जाने से स्वास्थ्य खराब हो जाता है और अधिकांश नई दवाओं की कीमत उनकी कीमत से कहीं अधिक होती है। अस्पतालों को अब मुख्य रूप से भय-शोषण केंद्रों के रूप में देखा जाना चाहिए, जहां कुछ अच्छे डॉक्टर और नर्स अपने संस्थानों की विकृति के बावजूद अपना सर्वश्रेष्ठ प्रदर्शन कर रहे हैं।
इष्टतम सार्वजनिक स्वास्थ्य
अपवाद नियम को सिद्ध करते हैं, और इस नियम के अपवाद मौजूद हैं कि 'नई दवा' के पास देने के लिए बहुत कम है। हम एक स्वस्थ 77 वर्षीय व्यक्ति की महाधमनी के उभरे हुए हिस्से को बदलने के लिए एक ओपन-हार्ट ऑपरेशन की जीवन-रक्षक गुणवत्ता से इनकार नहीं करते हैं, जिसके अगले 15 साल तक जीवित रहने की उम्मीद है। यदि इस तरह के ऑपरेशन की लागत बचाए गए गुणवत्तापूर्ण जीवन-वर्षों के संदर्भ में अपेक्षित लाभ से कम है, तो इसे सार्वजनिक या निजी तौर पर वित्त पोषित करने के लिए एक तर्क मौजूद है।
फिर भी पूर्वी यूरोप, चीन और लैटिन अमेरिका में तुलनात्मक रूप से छोटे स्वास्थ्य बजटों पर प्राप्त किए गए अच्छे समग्र स्वास्थ्य परिणामों और ऊपर समीक्षा की गई आर्थिक और राजनीतिक विचारों को देखते हुए, हम निष्कर्ष निकालते हैं कि एक चौंकाने वाली समग्र नीति अभिविन्यास इष्टतम है।
लक्ष्य ऐसी चीजें स्थापित करना होना चाहिए ताकि पूरी आबादी को अधिक बुनियादी आवश्यक दवाएं और पारिवारिक चिकित्सक प्रदान किए जा सकें, साथ ही अधिकांश मौजूदा अस्पतालों, स्वास्थ्य दान, दवा कंपनियों और निजी क्लीनिकों को बंद कर दिया जाए। जो संस्थाएं मृत्यु को टालने के बजाय केवल उससे लाभ कमाती हैं, साथ ही जीवन में गुणवत्ता जोड़ने में भी विफल रहती हैं, उनके पास ऐसे बाजार में मौजूद रहने का कोई कारण नहीं होना चाहिए जहां विपणन नारों और सद्गुण-संकेतों के बजाय परिणाम मायने रखते हैं।
केवल वे स्वास्थ्य सेवाएँ जो सस्ते प्रचलित विकल्पों की तुलना में अत्यधिक लागत प्रभावी हैं (अन्य महंगी दवाओं की तुलना में, जैसा कि अधिकांश नए स्वास्थ्य उत्पादों को वर्तमान में आंका जाता है) को फिर से बाजार में लाया जाना चाहिए। एक इष्टतम स्वास्थ्य प्रणाली की प्रारंभिक धारणा प्रभावशीलता के किसी भी दावे के विरुद्ध होनी चाहिए। 'अन्यथा साबित होने तक अप्रभावी' सभी महंगे हस्तक्षेपों पर लागू होने वाला मंत्र होना चाहिए, और इस प्रमाण को स्वतंत्र, यादृच्छिक रूप से चयनित वैज्ञानिकों द्वारा सत्यापित किया जाना चाहिए, जो पहले से मौजूद, सस्ती दवाओं और हस्तक्षेपों से उपलब्ध परिणामों के मुकाबले हर नई पेशकश के परिणामों की तुलना करते हैं। नमूने उन लोगों की आबादी के प्रतिनिधि हैं जो नई पेशकश लेने की संभावना रखते हैं।
इस तर्क का पालन करते हुए, हम लगभग 80 प्रतिशत स्वास्थ्य क्षेत्र को बंद करने की वकालत करते हैं, केवल सबसे उपयोगी हिस्सों को छोड़कर। क्लोज-डाउन को पूरा करने के लिए कुछ वर्षों की दादा-दादी अवधि, जिसमें कोई नया 'स्वास्थ्य' संगठन बाजार में प्रवेश नहीं कर सकता है, उन्हीं खलनायकों के त्वरित पुन: प्रवेश को रोक देगा। किसी भी नई दवा या हस्तक्षेप की कम प्रभावकारिता के अनुमान से ओपिओइड संकट, या फैंसी दवाओं के कारण सीधे होने वाली अन्य स्वास्थ्य आपात स्थितियों जैसी नई त्रासदियों को रोकने में भी मदद मिलनी चाहिए।
सार्वजनिक स्वास्थ्य क्या है, इसकी धारणा भी बदलनी चाहिए। स्वच्छ पानी, बिजली या गैस पर खाना पकाना, कम वायु प्रदूषण फैलाने वाले उद्योग, कुशल कचरा संग्रहण, भूमिगत सीवेज, और स्वस्थ आहार आदतों के प्रति प्रोत्साहन और खेल में भागीदारी को मुख्य सार्वजनिक स्वास्थ्य निवेश माना जाना चाहिए। अपने वर्तमान स्वास्थ्य व्यय के बेकार हिस्से को समाप्त करके बड़ी मात्रा में धन मुक्त होने से, अमेरिका और अन्य पश्चिमी सरकारें इन क्षेत्रों में बड़े पैमाने पर उन्नयन आसानी से कर सकती हैं।
हमें प्रवासन से संपूर्ण विश्व को होने वाले स्वास्थ्य लाभ पर भी विचार करना चाहिए, एक ऐसा लाभ जिसे भुला दिया गया और कोविड के दौरान इसे उल्टा कर दिया गया। सुनेत्रा गुप्ता अच्छी तरह से तर्क देती हैं कि अंतरराष्ट्रीय यात्रियों द्वारा वायरस के कमजोर वेरिएंट को इकट्ठा करने और प्रसारित करने से दुनिया की आबादी स्वस्थ हो जाती है, जिससे आबादी को मजबूत वेरिएंट के खिलाफ टीकाकरण किया जाता है, जैसा कि टीके करते हैं, लेकिन कहीं अधिक सस्ते में और अधिक प्रभावी ढंग से। यात्रियों के संपर्क में आने से प्रतिरक्षा प्रणाली को अच्छी कसरत मिलती है: मजबूत होने के लिए पर्याप्त, इतना भी नहीं कि हार मान ली जाए।
स्वस्थ भोजन, व्यायाम और मजबूत अंतरराष्ट्रीय यात्रा की वकालत करने के अलावा, यह सवाल भी है कि विशेष जीवनशैली को बढ़ावा देने में इष्टतम सार्वजनिक स्वास्थ्य नीति की क्या भूमिका है। वर्तमान में, पश्चिम मोटापे, गेमिंग की लत, मानसिक स्वास्थ्य समस्याओं और अकेलेपन के उच्च और बढ़ते स्तर से बोझिल है।
स्वास्थ्य उद्योग के लिए यह सब एक वरदान है, जो पलायन करने वाले पीड़ितों की एक स्थिर धारा प्रदान करता है। हमारी राय में, इन दुखद समस्याओं पर काबू पाने के लिए मुख्य रूप से स्वस्थ सामाजिक प्रणालियों का पुनरुद्धार आवश्यक है, जिसका क्षय उन्हें बनाने में प्राथमिक कारक था। हम उन समुदायों की वकालत करते हैं जो सामान्य रूप से अधिक कार्यात्मक हैं, और जो युवाओं और अकेले लोगों को पीड़ितों के रूप में मानने के बजाय उन्हें उत्पादक भूमिकाओं में रखकर उनकी देखभाल करते हैं।
कुल मिलाकर, सार्वजनिक और निजी स्वास्थ्य नौकरशाही दोनों ही इस प्रकार के सामुदायिक पुनरुद्धार के रास्ते में खड़ी हैं, क्योंकि कार्यात्मक समुदाय स्वास्थ्य नौकरशाही के समान संसाधनों और समान 'ग्राहकों' के लिए प्रतिद्वंद्वी हैं।
इसलिए हम उम्मीद करते हैं कि हमारी वर्तमान स्वास्थ्य प्रणाली को बंद करने से उन समुदायों को पुनर्जीवित करने में मदद मिलेगी जो तब हमारी उन आधुनिक स्वास्थ्य समस्याओं से निपटना शुरू कर देंगे जो मूल रूप से सामाजिक हैं। यही बात कई मानसिक स्वास्थ्य 'विशेष आवश्यकताओं' के लिए भी लागू होती है: स्वास्थ्य उद्योग जो आबादी के बड़े हिस्से को आकर्षक लेबल (ऑटिस्टिक, बॉर्डरलाइन, ट्रांस, बाइपोलर, एडीएचडी, ओसीडी, और इसी तरह) देने से लाभान्वित होता है, उसे बंद कर दिया जाना चाहिए और उनका पूर्व की गतिविधियों को आपराधिक मुनाफाखोरी घोषित कर दिया गया, जिससे यह निर्णय करना पुनर्जीवित समुदायों पर छोड़ दिया गया कि क्या और कब ऐसे लेबल उपयोगी हैं, और अंततः विभिन्न प्रतिभाओं और प्रवृत्तियों वाले व्यक्तियों को योगदान करने के तरीके खोजने में मदद करने के लिए।
रियल हो रही है
हम पूरी तरह से मानते हैं कि हमारा उपरोक्त विश्लेषण राजनीतिक रूप से अरुचिकर है और वास्तव में हम जो प्रस्तावित कर रहे हैं उसके लिए व्यवहार में कोई ट्रिगर नहीं है, कम से कम अल्पावधि में। आख़िरकार, हम अमेरिकी अर्थव्यवस्था के लगभग छठे हिस्से और यूरोपीय संघ की अर्थव्यवस्था के 10 प्रतिशत से अधिक को बंद करने की वकालत कर रहे हैं। उस आकार की परजीवी संस्थाएं अपने पीड़ितों को बिना लड़ाई के नहीं जाने देतीं। वे कई बीमार लोगों के लिए सभी प्रकार के जादुई और तकनीकी 'उपचार' करेंगे और जो कोई भी उनके निधन की वकालत करेगा, उसे सभी उपलब्ध तरीकों से राक्षस बना देंगे।
हम उम्मीद करते हैं कि लॉकडाउन विरोधी आंदोलन में शामिल उन डॉक्टरों और स्वास्थ्य पेशेवरों का भी विशाल बहुमत हमारे प्रस्तावों के खिलाफ होगा, इसका सीधा सा कारण यह है कि उनमें से कई के पास हमारे पसंदीदा समाधान में नौकरी नहीं होगी। हमने चिकित्सा के कई उच्च-प्रोफ़ाइल प्रोफेसरों और अभ्यास करने वाले विशेषज्ञों से बात की है जो हमारे द्वारा देखी जाने वाली सभी बुराइयों को देखते हैं, लेकिन जो अभी भी कुछ जादुई तकनीकी समाधान पर निर्भर हैं जो इसे हल कर देगा। वे स्वास्थ्य के अचूक उपायों का सपना देखते हैं और स्वास्थ्य आवश्यकताओं को एक उदार स्वास्थ्य नौकरशाही में शामिल करना चाहते हैं। वे कुछ प्रबंधकों से छुटकारा पाना चाहते हैं, लेकिन केवल उनकी जगह लेने और स्वास्थ्य प्रणाली का विस्तार करने के लिए।
हमारा बहुत सस्ता और सरल समाधान स्वास्थ्य की बुनियादी बातों पर वापस जाना है, अधिकांश फैले हुए स्वास्थ्य क्षेत्र को बंद करना है, और केवल वही काम करना है जो काम करता है।
ए के तहत प्रकाशित क्रिएटिव कॉमन्स एट्रिब्यूशन 4.0 इंटरनेशनल लाइसेंस
पुनर्मुद्रण के लिए, कृपया कैनोनिकल लिंक को मूल पर वापस सेट करें ब्राउनस्टोन संस्थान आलेख एवं लेखक.











