[रिपोर्ट की पूरी पीडीएफ नीचे उपलब्ध है]
खतरे की धारणा
दुनिया वर्तमान में बढ़ते महामारी जोखिम के कथित खतरे का मुकाबला करने के लिए अपनी स्वास्थ्य और सामाजिक प्राथमिकताओं को फिर से तैयार कर रही है। विश्व स्वास्थ्य संगठन के नेतृत्व में (कौन), विश्व बैंक, और 20 सरकारों का समूह (G20), यह एजेंडा तेजी से बढ़ते संक्रामक रोग के प्रकोप (महामारी) के दावों पर आधारित है, जो मुख्य रूप से जानवरों (ज़ूनोसिस) से रोगजनकों के प्रमुख "स्पिलओवर" के बढ़ते जोखिम से प्रेरित है। इस तरह की महामारी के जोखिम के लिए विश्व स्तर पर तैयार होने के लिए, कई क्षेत्रों ने व्यापक और तत्काल कार्रवाई पर जोर दिया है, ताकि मानवता के लिए "अस्तित्व संबंधी खतरे" को टाला जा सके।
G20 इस तात्कालिकता की भावना को बढ़ावा देने में केंद्रीय रहा है। जैसा कि G20 उच्च स्तरीय स्वतंत्र पैनल की रिपोर्ट में कहा गया है 'हमारे महामारी युग के लिए एक वैश्विक सौदा: '
"अत्यधिक मजबूत सक्रिय रणनीतियों के बिना, वैश्विक स्वास्थ्य खतरे अधिक बार उभरेंगे, अधिक तेजी से फैलेंगे, अधिक जीवन लेंगे, अधिक आजीविका को बाधित करेंगे, और दुनिया को पहले की तुलना में अधिक प्रभावित करेंगे।".
इसके अलावा,
“…घातक और महंगी महामारी के अस्तित्वगत खतरे का मुकाबला करना हमारे समय का मानव सुरक्षा मुद्दा होना चाहिए। इस बात की पूरी संभावना है कि अगली महामारी एक दशक के भीतर आएगी..."
दूसरे शब्दों में, G20 की रिपोर्ट बताती है कि जब तक तत्काल कार्रवाई नहीं की गई, महामारी की आवृत्ति और गंभीरता दोनों में तेजी से वृद्धि होगी।
जवाब में, वैज्ञानिक पत्रिकाओं और प्रमुख मीडिया द्वारा समर्थित अंतर्राष्ट्रीय सार्वजनिक स्वास्थ्य समुदाय अब महामारी और उसके खतरे को रोकने, तैयारी करने और प्रतिक्रिया देने के कार्य पर केंद्रित है। ऊपर 30 $ अरब इस मुद्दे पर प्रतिवर्ष से अधिक खर्च करने का प्रस्ताव किया जा रहा है 10 $ अरब नई फंडिंग में - WHO के वर्तमान वार्षिक वैश्विक बजट का तीन गुना।
"महामारी युग" में जीवन जीने की तात्कालिकता की भावना को दर्शाते हुए, देश इस पर मतदान करेंगे नया बंधन समझौतों पर विश्व स्वास्थ्य सभा मई 2024 में। इनमें एक सेट शामिल है संशोधन अंतर्राष्ट्रीय स्वास्थ्य विनियमों के लिए (आईएचआर) साथ ही एक नया महामारी समझौता (पूर्व में महामारी संधि के नाम से जाना जाता था)। इन समझौतों का उद्देश्य सदस्य राज्यों के बीच नीति समन्वय और अनुपालन को बढ़ाना है, खासकर जब डब्ल्यूएचओ घोषणा करता है कि अंतर्राष्ट्रीय चिंता का सार्वजनिक स्वास्थ्य आपातकाल (पीएचईआईसी) एक महामारी के खतरे का प्रतिनिधित्व करता है।
सार्वजनिक स्वास्थ्य आपात स्थितियों और महामारी के जोखिम के लिए तैयारी करना समझदारी है। यह आश्वस्त करना भी समझदारी है कि ये तैयारियां महामारी के जोखिम से संबंधित सर्वोत्तम उपलब्ध साक्ष्यों को प्रतिबिंबित करती हैं, और कोई भी नीति प्रतिक्रिया उस खतरे के समानुपाती होती है। साक्ष्य-आधारित नीति की एक पहचान यह है कि नीतिगत निर्णय कठोरता से स्थापित वस्तुनिष्ठ साक्ष्य द्वारा प्रमाणित होने चाहिए, न कि केवल विचारधारा या सामान्य विश्वास पर आधारित होने चाहिए। यह प्रतिस्पर्धी स्वास्थ्य और आर्थिक प्राथमिकताओं के बीच संसाधनों के उचित आवंटन को सक्षम बनाता है। वैश्विक स्वास्थ्य संसाधन पहले से ही दुर्लभ और विस्तारित हैं; इसमें कोई संदेह नहीं है कि महामारी की तैयारियों के बारे में निर्णयों का वैश्विक और स्थानीय अर्थव्यवस्थाओं, स्वास्थ्य प्रणालियों और कल्याण पर महत्वपूर्ण प्रभाव पड़ेगा।
तो, महामारी के खतरे पर सबूत क्या है?
20 (इंडोनेशिया) और 2022 (नई दिल्ली) के लिए G2023 घोषणाएँ इसके उच्च स्तरीय स्वतंत्र पैनल के निष्कर्षों पर आधारित हैं।एचएलआईपी), विश्व बैंक और डब्ल्यूएचओ द्वारा सूचित 2022 की रिपोर्ट में प्रस्तुत किया गया है, और एक निजी डेटा कंपनी, मेटाबायोटा और परामर्श फर्म मैकिन्से एंड कंपनी से विश्लेषण किया गया है। रिपोर्ट साक्ष्य को दो अनुलग्नकों (नीचे चित्र 1) में सारांशित किया गया है, इसके अवलोकन में यह उल्लेख किया गया है कि:
"भले ही हम इस महामारी [कोविड-19] से लड़ रहे हैं, हमें एक ऐसी दुनिया की वास्तविकता का सामना करना होगा जहां लगातार महामारी फैलने का खतरा है।".
जबकि पृष्ठ 20 पर:
"पिछले दो दशकों में हर चार से पांच साल में SARS, H1N1, MERS और कोविड-19 सहित संक्रामक रोगों का बड़ा वैश्विक प्रकोप देखा गया है। (अनुलग्नक डी देखें)"
"पिछले तीन दशकों में ज़ूनोटिक स्पिलओवर में तेजी आई है। (अनुलग्नक ई देखें।) "
"ज़ूनोटिक स्पिलओवर" से रिपोर्ट का तात्पर्य पशु मेजबान से मानव आबादी तक रोगजनकों के पारित होने से है। यह एचआईवी/एड्स, 2003 सार्स प्रकोप और मौसमी इन्फ्लूएंजा की आम तौर पर स्वीकृत उत्पत्ति है। मनुष्यों द्वारा संशोधित रोगजनकों के प्रयोगशाला विमोचन को छोड़कर, ज़ूनोसिस को भविष्य की महामारियों का प्रमुख स्रोत माना जाता है। जी20 एचएलआईपी रिपोर्ट की तात्कालिकता का आधार ये अनुबंध (डी और ई) और उनके अंतर्निहित डेटा हैं। दूसरे शब्दों में, यह साक्ष्य आधार है जो मजबूत वैश्विक महामारी नीतियों की स्थापना की तात्कालिकता और इन नीतियों में शामिल होने वाले निवेश के स्तर दोनों का समर्थन करता है।
तो, साक्ष्य की गुणवत्ता क्या है?
एचएलआईपी रिपोर्ट अनुलग्नक डी में डेटा को कितना महत्व देती है, इसके बावजूद वास्तव में आकलन करने के लिए बहुत कम डेटा है। अनुबंध में प्रकोपों और उनके घटित होने के वर्षों की एक तालिका प्रस्तुत की गई है, जिसमें कोई कारण या स्रोत उपलब्ध नहीं कराया गया है। जबकि मेटाबायोटा और मैकिन्से को अन्यत्र प्राथमिक स्रोतों के रूप में उद्धृत किया गया है, प्रासंगिक मैकिन्से रिपोर्ट इसमें यह डेटा शामिल नहीं है, और सार्वजनिक रूप से उपलब्ध मेटाबायोटा सामग्री की खोज करने पर डेटा नहीं मिल सका।
अनुबंध डी में डेटा के निहितार्थों को बेहतर ढंग से समझने के लिए, हमने रोगज़नक़ के प्रकोप और वर्ष (चित्रा 1) की एक संबंधित "सर्वोत्तम-फिट" तालिका बनाई, जिसमें प्रति रोगज़नक़ के पूरे प्रकोप के लिए आधिकारिक मृत्यु दर डेटा (कुछ 1 वर्ष से अधिक तक विस्तारित) शामिल हैं - देखें तालिका 1 में स्रोत)।
अनुलग्नक डी तालिका में एक स्पष्ट निरीक्षण को संबोधित करने के लिए, हमने अपने विश्लेषण में डेमोक्रेटिक रिपब्लिक ऑफ कांगो में 2018 और 2018-2020 के इबोला प्रकोप को भी शामिल किया है, क्योंकि 2017 में इबोला का कोई बड़ा प्रकोप रिपोर्ट नहीं किया गया था। "इबोला 2017" का उद्देश्य अनुबंध डी तालिका में दर्शाना था। हमारे विश्लेषण (चित्र 1) में हम कोविड-19 को बाहर करते हैं क्योंकि इससे संबंधित मृत्यु दर अस्पष्ट बनी हुई है और इसकी उत्पत्ति (प्रयोगशाला-संशोधित या प्राकृतिक) पर विवाद है, जैसा कि बाद में चर्चा की गई है।
जब एचएलआईपी प्रकोप तालिका और पिछले दो दशकों की हमारी तालिका के बीच तुलना की जाती है, तो एक मृत्यु दर घटना हावी हो जाती है - 2009 स्वाइन फ्लू का प्रकोप जिसके परिणामस्वरूप अनुमानित 163,000 लोगों की मृत्यु. अगला उच्चतम, पश्चिम अफ़्रीकी इबोला का प्रकोप, जिसके परिणामस्वरूप हुआ 11,325 लोगों की मृत्यु.
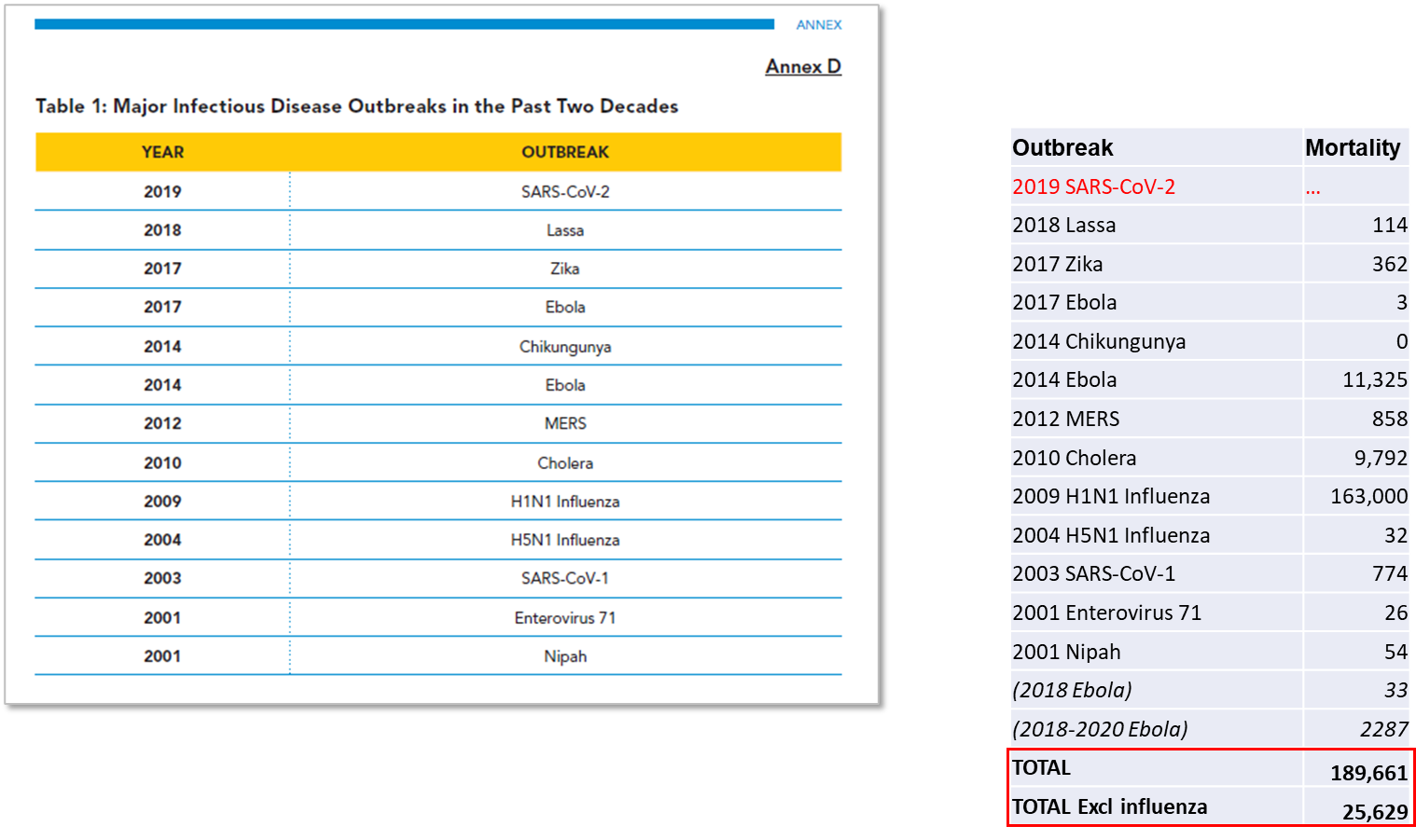
हालाँकि ये पूर्ण संख्याएँ चिंताजनक हैं, महामारी के जोखिम के संदर्भ में यह ध्यान रखना आवश्यक है कि इबोला वायरस को फैलने के लिए सीधे संपर्क की आवश्यकता होती है और यह मध्य और पश्चिम अफ्रीका तक ही सीमित है, जहाँ हर कुछ वर्षों में इसका प्रकोप होता है और स्थानीय स्तर पर निपटा जाता है। इसके अलावा, सापेक्ष दृष्टि से, उस पर विचार करें मलेरिया हर साल 600,000 से अधिक बच्चों की मौत हो जाती है, क्षय 1.3 मिलियन लोगों को मारता है, जबकि मौसमी प्रभाव 290,000 से 650,000 के बीच हत्याएं। तो, अनुबंध डी को संदर्भ में रखते हुए, पश्चिम अफ्रीकी इबोला का प्रकोप, इतिहास में सबसे बड़ा, इस प्रकार वैश्विक तपेदिक मृत्यु दर के 4 दिनों के बराबर हो गया, जबकि स्वाइन फ्लू का प्रकोप 2009 में सामान्यतः इन्फ्लूएंजा से कम मौतें हुईं।
G20 HLIP द्वारा सूचीबद्ध तीसरा सबसे बड़ा प्रकोप हैजा था 2010 में प्रकोप, जो हैती तक ही सीमित था, और माना जाता है कि इसकी उत्पत्ति संयुक्त राष्ट्र परिसर में खराब स्वच्छता से हुई थी। हैजा एक बार बड़ी महामारी का कारण बना (1852-1859 के बीच चरम पर) और सबसे पहले इसका विषय था अंतरराष्ट्रीय समझौतों महामारी पर. बेहतर जल और सीवेज स्वच्छता बहुत कम हो गई है, जहां हैती का प्रकोप असामान्य था, और 1859 के बाद से समग्र रूप से गिरावट की प्रवृत्ति लगातार बनी हुई है।
खतरे के संदर्भ में, 2000-2020 की अवधि में एचएलआईपी द्वारा सूचीबद्ध किसी अन्य प्रकोप में 1,000 से अधिक लोग नहीं मारे गए। एचएलआईपी इस तालिका को हर 4-5 वर्षों में प्रमुख वैश्विक प्रकोपों को दिखाने के लिए मानता है, जबकि यह वास्तव में रोजमर्रा की संक्रामक और गैर-संक्रामक बीमारियों से बौने बीमारी के ज्यादातर छोटे, स्थानीय प्रकोप को दर्शाता है, जिनसे सभी देश निपटते हैं। एचएलआईपी द्वारा गंभीर माने गए प्रकोप से दो दशकों में केवल 25,629 गैर-स्वाइन फ्लू और गैर-कोविड-19 मौतें हुईं (यह ध्यान दिया जाता है कि इस अवधि के दौरान अन्य प्रकोप हुए जिन्हें एचएलआईपी ने पर्याप्त रूप से महत्वपूर्ण नहीं माना)।
बेशक, कोविड-19 ने हस्तक्षेप किया है - 1969 के बाद यह पहला प्रकोप है जिसके परिणामस्वरूप हर साल मौसमी इन्फ्लूएंजा की तुलना में अधिक मृत्यु दर हुई है। यह मृत्यु दर मुख्य रूप से औसत आयु के बीमार बुजुर्गों में हुई है 75 से ऊपर उच्च मृत्यु दर वाले उच्च आय वाले देशों में और ऐसे लोगों में वर्ष महत्वपूर्ण सहरुग्णताएँयह मुख्य रूप से मलेरिया से होने वाली बचपन की मौतों और तपेदिक से मरने वाले युवा से लेकर मध्यम आयु वर्ग के वयस्कों के विपरीत है। अतिरिक्त मृत्यु दर बेसलाइन से अधिक बढ़ गई, लेकिन 'लॉकडाउन' उपायों के परिणामस्वरूप होने वाली मृत्यु दर से कोविड-19 मृत्यु दर को अलग करने, उच्च आय वाले देशों में रोग जांच और प्रबंधन को कम करने और कम आय वाले देशों में गरीबी से संबंधित बीमारियों को बढ़ावा देने से वास्तविक बोझ का अनुमान लगाना मुश्किल हो जाता है।
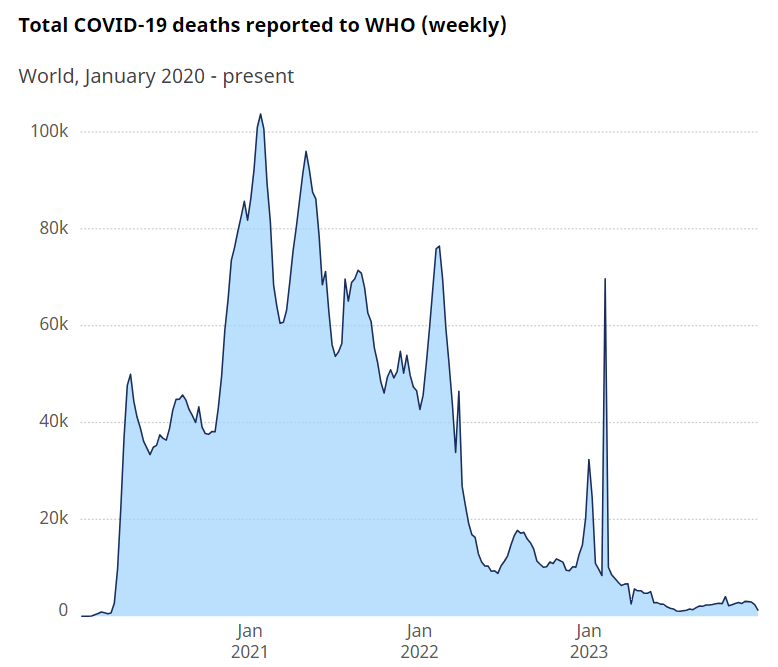
हालाँकि, यदि हम (तर्क के लिए) कोविड-19 को एक प्राकृतिक घटना के रूप में स्वीकार करते हैं, तो जोखिम का निर्धारण करते समय इसे स्पष्ट रूप से शामिल किया जाना चाहिए। मौतों को कैसे दर्ज किया गया और इसका श्रेय कोविड-19 को दिया गया, इसकी सटीकता के बारे में सार्थक बहसें चल रही हैं, फिर भी अगर यह मान लिया जाए कि WHO अपने अनुमानों में सही है, तो डब्ल्यूएचओ रिकॉर्ड 7,010,568 वर्षों में SARS-CoV-2 वायरस के कारण (या उससे जुड़ी) 4 मौतें हुईं, जिनमें से अधिकांश पहले 2 वर्षों में हुईं (चित्र 2)।
जनसंख्या वृद्धि को ध्यान में रखते हुए, यह अभी भी इसके कारण होने वाली 1.0 से 1.1 मिलियन मौतों से अधिक है इन्फ्लूएंजा का प्रकोप 1957-58 और 1968-69 में, और स्पैनिश फ़्लू के बाद सबसे बड़ा, जिसने एक सदी पहले मृत्यु दर को कई गुना बढ़ा दिया था। 1.7 वर्षों में प्रति वर्ष 4 मिलियन की औसत मृत्यु दर के साथ, कोविड-19 तपेदिक से बहुत अलग नहीं है (1.3 लाख), लेकिन काफी अधिक आयु वर्ग में केंद्रित है।
हालाँकि, तपेदिक, पहले भी जारी है और कोविड-19 के बाद भी जारी रहेगा, जबकि चित्र 2 तेजी से कम हो रहे कोविड-19 के प्रकोप को इंगित करता है। इस परिमाण की 100 वर्षों में पहली घटना के रूप में, हालांकि प्रमुख स्थानिक तपेदिक से थोड़ा अलग है, और एक ऐसी पृष्ठभूमि के खिलाफ जो प्रकोप की घटनाओं से मृत्यु दर में समग्र वृद्धि प्रदर्शित नहीं करती है, यह एक प्रवृत्ति के सबूत के बजाय एक बाहरी प्रतीत होता है।
चित्र 2. जनवरी 19 तक कोविड-2024 मृत्यु दर (स्रोत: WHO)। https://data.who.int/dashboards/covid19/deaths?n=c
एचएलआईपी द्वारा अपने दावे को पुष्ट करने के लिए उपयोग किया जाने वाला दूसरा साक्ष्य कि हम "महामारी युग" में रह रहे हैं, मेटाबायोटा इंक द्वारा किया गया शोध है, जो एक स्वतंत्र कंपनी है जिसकी महामारी विज्ञान टीम तब से इसमें शामिल है। जिन्कगो Bioworks. मेटाबायोटा डेटा एचएलआईपी रिपोर्ट का अनुलग्नक ई बनाता है (चित्र 3 देखें), जो 60 वर्षों से 2020 तक ज़ूनोटिक गैर-इन्फ्लूएंजा रोगजनकों की प्रकोप आवृत्ति और 25 वर्षों के लिए इन्फ्लूएंजा 'स्पिलओवर' घटनाओं को दर्शाता है।
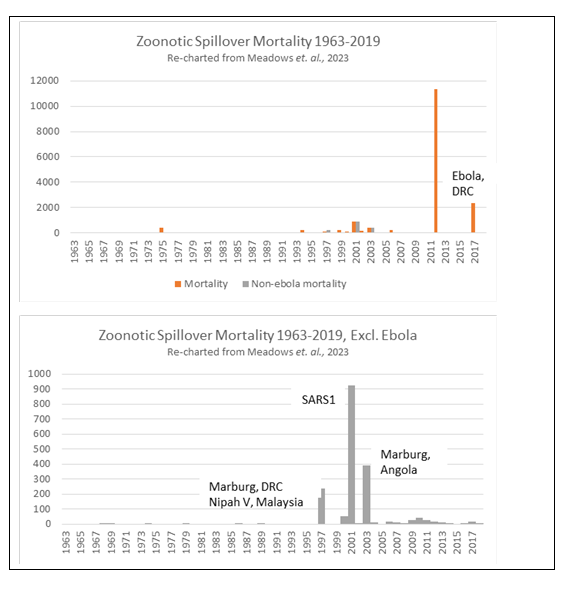
हालाँकि मेटाबायोटा को स्रोत के रूप में उद्धृत किया गया है, लेकिन डेटा को आगे संदर्भित नहीं किया गया है। जैसा कि कहा गया है, एक समान गैर-इन्फ्लूएंजा डेटा सेट एक में दिखाई देता है ऑनलाइन प्रस्तुति मेटाबायोटा द्वारा 25 अगस्त को सेंटर फॉर ग्लोबल डेवलपमेंट (सीजीडी) कोth, 2021 (चित्र 4)। यह डेटासेट एक हालिया अकादमिक लेख में भी दिखाई देता है ब्रिटिश मेडिकल जर्नल 2023 में, मेटाबियोटा कर्मियों द्वारा सह-लेखक (मीडोज़ एट अल., 2023). लेखकों ने 3,150 प्रकोपों के मेटाबायोटा डेटाबेस का विश्लेषण किया, जिसमें 1963 के बाद से डब्ल्यूएचओ द्वारा दर्ज किए गए सभी प्रकोपों के साथ-साथ "ऐतिहासिक रूप से महत्वपूर्ण" पूर्व के प्रकोप भी शामिल हैं (चित्र 5)। मीडोज़ एट अल में उपयोग किया गया डेटा। (2023) लेख की पूरक जानकारी में उपलब्ध है, और पूर्व मेटाबायोटा स्टाफ ने REPPARE को पुष्टि की है कि उस लेख में उपयोग किया गया डेटासेट, जैसा कि पहले के विश्लेषणों में था, अब व्यावसायिक रूप से उपलब्ध है जिंकगो बायोवर्क्स द्वारा कंसेंट्रिक।
डेटा बिंदुओं को दो संबंधित दावों के माध्यम से एचएलआईपी अनुबंध ई में संक्षेपित किया गया है। सबसे पहले, गैर-इन्फ्लूएंजा प्रकोप आवृत्ति में "तेजी से" वृद्धि हुई है। दूसरे, इन्फ्लूएंजा 'स्पिलओवर' (जानवरों से स्थानांतरण) 1995 में "लगभग नहीं" से बढ़कर 10 में लगभग 2020 घटनाओं तक पहुंच गया है। दोनों दावों की जांच की आवश्यकता है।
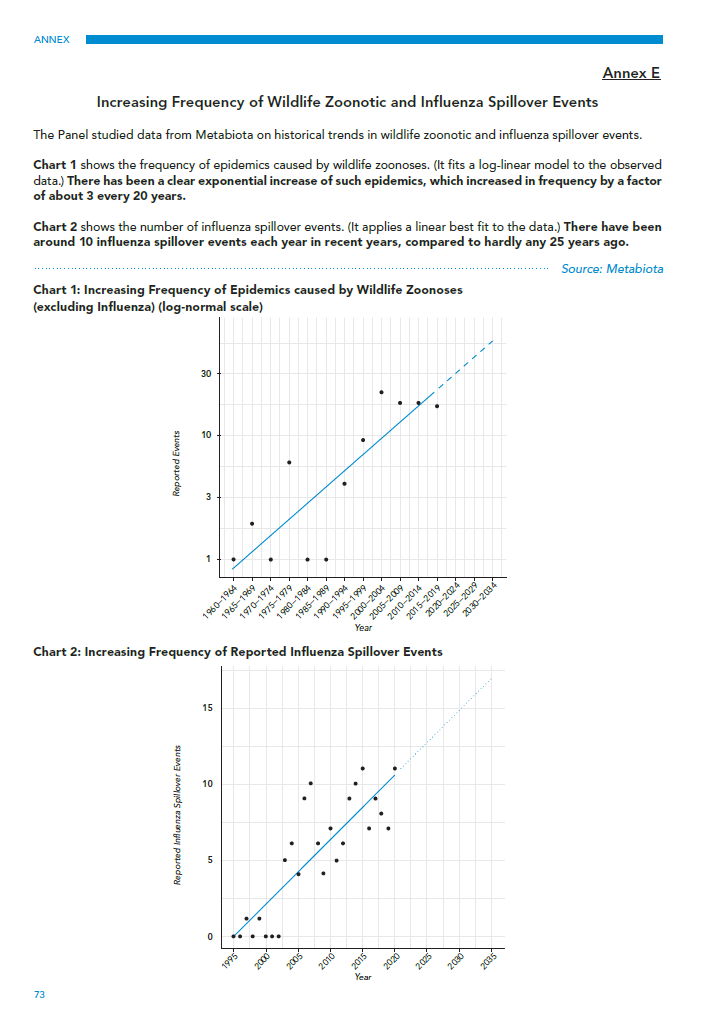
अनुबंध ई (चार्ट 1) में ऊपरी चार्ट, यदि प्रकोप की वास्तविक आवृत्ति का प्रतिनिधित्व करने के लिए लिया जाता है, तो वास्तव में 1960 के बाद से तेजी से वृद्धि दिखाई देती है। फिर भी, जैसा कि मीडोज और सह-लेखक अपने बाद के पेपर में पुष्टि करते हैं, रिपोर्टिंग आवृत्ति में यह वृद्धि होती है नई निगरानी और नैदानिक प्रौद्योगिकियों के विकास को ध्यान में न रखें, जिन्होंने बेहतर (या कुछ मामलों में) पता लगाने में सक्षम बनाया है। पीसीआर परीक्षण का आविष्कार केवल 1983 में हुआ था और पिछले 30 वर्षों में प्रयोगशालाओं में यह लगातार अधिक सुलभ हो गया है। एंटीजन और पॉइंट-ऑफ़-केयर सीरोलॉजी परीक्षण केवल पिछले कुछ दशकों में व्यापक रूप से उपलब्ध थे, और आनुवंशिक अनुक्रमण हाल ही में।
1960 के बाद से, हमने सड़क परिवहन, क्लिनिक पहुंच और डिजिटल सूचना साझाकरण में भी महत्वपूर्ण सुधार किए हैं। परिणामस्वरूप, मीडोज़ अध्ययन में यह सीमा एक प्रमुख मुद्दा उठाती है। अर्थात्, पता लगाने की तकनीक में प्रगति से इसमें बड़ी वृद्धि हो सकती है की रिपोर्ट प्रकोप, चूँकि अधिकांश छोटे और स्थानीय प्रकोप 60 साल पहले छूट गए होंगे। केवल एक उदाहरण के रूप में, 20 के दशक में एचआईवी/एड्स की पहचान होने से पहले कम से कम 1980 वर्षों तक इसका पता नहीं चल पाया था।
उपरोक्त से पता चलता है कि निश्चित रूप से ज्ञात स्पिलओवर प्रभाव हैं और ये कुछ आवृत्ति और घातक प्रभाव के साथ घटित होते हैं। कम विश्वसनीय यह दावा है कि ज़ूनोसिस की आवृत्ति में वृद्धि हुई है और/या रिपोर्टिंग में वृद्धि को पहचान प्रौद्योगिकियों में प्रगति द्वारा पूरी तरह या आंशिक रूप से समझाया नहीं जा सकता है। पूर्व को निर्धारित करने के लिए आगे के शोध की आवश्यकता होगी जो इस बाद वाले चर को नियंत्रित कर सके।
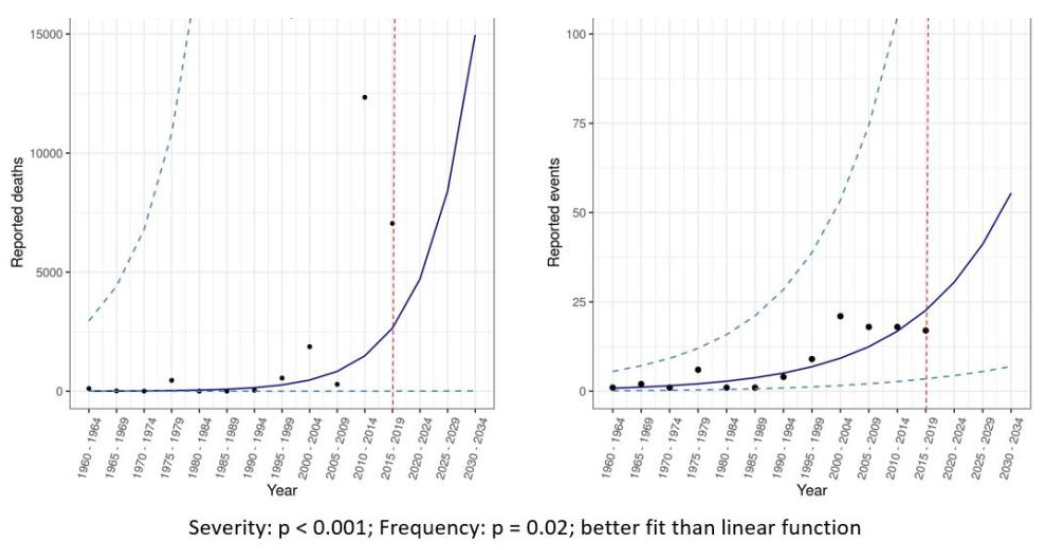
उनके में प्रदर्शन सीजीडी (चित्रा 4) में, मेटाबायोटा में उपरोक्त समान आवृत्ति डेटा शामिल था, लेकिन गंभीरता के माप के रूप में मृत्यु दर भी शामिल थी। यह महत्वपूर्ण है, क्योंकि यह दर्शाता है कि मृत्यु दर में स्पष्ट रूप से तेजी से वृद्धि पूरी तरह से हाल के दो अफ्रीकी इबोला प्रकोपों के कारण हुई है। फिर, इबोला एक स्थानीय बीमारी है और आम तौर पर तेजी से नियंत्रित होती है। यदि इस एकल बीमारी को एक महामारी के खतरे के रूप में हटा दिया जाए, तो डेटा से पता चलता है कि, 1,000 साल पहले 20 से कम मौतों (SARS1, मारबर्ग वायरस और निपाह वायरस) के कुछ प्रकोपों के बाद, मृत्यु दर में कमी आई है (चित्र 5)। ऐसा प्रतीत होता है कि वर्तमान व्यवस्थाओं के तहत दुनिया प्रकोप (और परिणामी बीमारी) का पता लगाने और प्रबंधन करने में काफी बेहतर हो गई है। कोविड से पहले के 20 वर्षों में मृत्यु दर में गिरावट की प्रवृत्ति थी। 2014 में प्रकाशित एक बड़े डेटाबेस का एक प्रमुख अध्ययन स्मिथ एट अल., वही पाया; अर्थात्, स्पिलओवर घटनाओं की रिपोर्टिंग में वृद्धि हुई है, लेकिन जनसंख्या के आकार के आधार पर वास्तविक मामलों (यानी बोझ) में कमी आई है।
एचएलआईपी रिपोर्ट के अनुबंध ई में इन्फ्लूएंजा 'स्पिलओवर' घटनाओं के दूसरे चार्ट की व्याख्या करना मुश्किल है। इन्फ्लूएंजा से मौतें होती हैं ट्रेंड डाउन पिछले कुछ दशकों में संयुक्त राज्य अमेरिका में (जहां डेटा अपेक्षाकृत अच्छा है)। इसके अलावा, उपलब्ध वैश्विक अनुमान अपेक्षाकृत सपाट हैं, पिछले कुछ दशकों से और जनसंख्या में वृद्धि के बावजूद प्रति वर्ष लगभग 600,000 मौतें हो रही हैं।
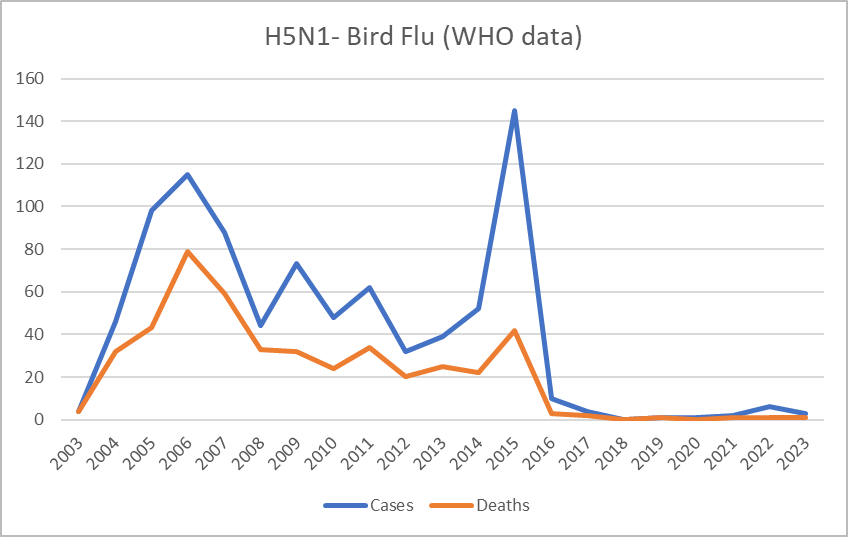
इस प्रकार, 1 से 10 तक प्रति वर्ष 1995 से 2000 स्पिलओवर घटनाओं में वृद्धि का मेटाबायोटा का दावा मौसमी इन्फ्लूएंजा में वास्तविक परिवर्तन को संदर्भित करने की संभावना नहीं है। यह संभव है कि वृद्धि का तात्पर्य पता लगाने में प्रगति से है। इससे भी अधिक क्या, यदि केवल कम गंभीर आम इन्फ्लूएंजा वेरिएंट जैसे कि अत्यधिक रोगजनक एवियन इन्फ्लूएंजा (एचपीएआई) प्रकार H5 और H7, तो मृत्यु दर बहुत अधिक है इंकार कर दिया पिछली सदी में (आवर वर्ल्ड इन डेटा साइट से ग्राफिक देखें)। डब्ल्यूएचओ समान रूप से नोट करता है कि 'बर्ड फ़्लू', जिसके बारे में हम अक्सर सुनते हैं, से मृत्यु दर में गिरावट आ रही है (चित्र 6)।
जैसा कि एचएलआईपी रिपोर्ट के अनुलग्नकों से संकेत मिलता है, प्रकोप जोखिम में पूर्व-कोविड वृद्धि का दावा निराधार प्रतीत होता है। वैश्विक स्वास्थ्य के दृष्टिकोण से यह अच्छी खबर है, लेकिन वर्तमान जी20 सिफारिशों के संबंध में चिंताएं पैदा करती हैं, क्योंकि उनका लक्ष्य संभावित रूप से मौजूदा कार्यक्रमों से हटकर महामारी नीतियों में काफी नए संसाधनों का निवेश करना है।
दुर्भाग्य से, एचएलआईपी द्वारा उद्धृत मैकिन्से एंड कंपनी की रिपोर्ट जोखिम के संबंध में और कोई प्रकाश नहीं डालती है। वित्तपोषण पर अपना ध्यान केंद्रित करते हुए, मैकिन्से रिपोर्ट केवल दो वर्षों के लिए $15 से $25 बिलियन के निवेश की सिफारिश करती है, फिर $3 से $6 बिलियन सालाना, इस निवेश के औचित्य को संक्षेप में प्रस्तुत करती है:
"ज़ूनोटिक घटनाएँ, जिसमें संक्रामक बीमारियाँ एक जानवर से मनुष्य में प्रवेश करती हैं, ने हाल ही में सबसे खतरनाक महामारियों में से कुछ को प्रभावित किया है, जिनमें कोविड-19, इबोला, एमईआरएस और सार्स शामिल हैं।"
फिर भी, इस दावे के सबूत कमज़ोर हैं। जैसा कि ऊपर दिखाया गया है, इबोला, एमईआरएस और सार्स के कारण पिछले 20,000 वर्षों में 20 से कम वैश्विक मौतें हुईं। यह हर 5 दिन में तपेदिक से होने वाली मृत्यु दर है। जबकि सापेक्ष बीमारी के बोझ के मामले में कोविड-19 से मृत्यु दर बहुत अधिक थी, यह काफी हद तक "सबसे खतरनाक" स्वास्थ्य खतरा नहीं है। इसके अलावा, SARS-CoV-2 वायरस के जोखिमों को नीतिगत प्रतिक्रियाओं से उत्पन्न जोखिमों से अलग करना मुश्किल है, और इस क्षेत्र में अनुसंधान कम है। फिर भी, कोविड-19 जोखिम के इस पृथक्करण को समझना यह निर्धारित करने के लिए महत्वपूर्ण होगा कि किसी प्रकोप के बारे में "सबसे खतरनाक" क्या है या नहीं और साथ ही हमें इन भविष्य के खतरों से बचाने के लिए कौन से संसाधन और नीतियां सबसे अच्छी होंगी।
कहीं और, प्रकाशनों महामारी के जोखिम पर से अधिक का दावा किया गया है 3 लाख लोगों की मृत्यु प्रति वर्ष। ये संख्याएँ स्पैनिश फ़्लू को शामिल करके प्राप्त की गई हैं, जो आधुनिक एंटीबायोटिक दवाओं के आगमन से पहले हुआ था और मुख्य रूप से द्वितीयक जीवाणु के माध्यम से मारा गया था संक्रमणों, और कई दशकों की घटना एचआईवी/एड्स को एक प्रकोप के रूप में शामिल करके। इन्फ्लूएंजा और एचआईवी/एड्स दोनों में निगरानी और प्रबंधन के लिए पहले से ही अच्छी तरह से स्थापित अंतरराष्ट्रीय तंत्र हैं (हालांकि सुधार हो सकते हैं)। जैसा कि ऊपर दिखाया गया है, 50 वर्षों से मौसमी पृष्ठभूमि पर कोई प्रकोप नहीं होने से इन्फ्लूएंजा मृत्यु दर में गिरावट आ रही है। जिस प्रकार की सेटिंग में एचआईवी/एड्स उत्पन्न हुआ और दशकों तक व्यापक रूप से गैर-मान्यता प्राप्त रूप से प्रसारित होने में सक्षम था, उसे अब नहीं पाया जा सकता है।
तो, क्या कोई अस्तित्वगत ख़तरा है?
अस्तित्व संबंधी ख़तरे को ऐसी चीज़ के रूप में समझा जाता है जो मानव विलुप्ति का कारण बनेगी या मानवता के जीवित रहने की क्षमता को बड़े पैमाने पर और स्थायी रूप से रोक देगी। इस संबंध में, जब हम अस्तित्व संबंधी खतरे के बारे में सोचते हैं, तो हम आम तौर पर ग्रह-परिवर्तन करने वाले क्षुद्रग्रह या थर्मोन्यूक्लियर युद्ध जैसी विनाशकारी घटना के बारे में सोचते हैं। हालाँकि हम इस बात से सहमत हैं कि यह तर्क देना लापरवाही है कि कोई महामारी का खतरा नहीं है, हम यह भी मानते हैं कि अस्तित्व संबंधी महामारी के खतरे के दावे का समर्थन करने के लिए साक्ष्य आधार काफी हद तक कमज़ोर है।
जैसा कि हमारे विश्लेषण से पता चलता है, जिस डेटा पर जी20 ने महामारी के जोखिम को उचित ठहराया है वह कमजोर है। उस डेटा से ली गई तेजी से बढ़ते खतरे की धारणाएं, जिनका उपयोग तब महामारी की तैयारी में भारी निवेश और अंतरराष्ट्रीय सार्वजनिक स्वास्थ्य की पर्याप्त पुनर्व्यवस्था को उचित ठहराने के लिए किया जाता है, ठोस आधार पर आधारित नहीं हैं। इसके अलावा, प्राकृतिक खतरों का पता लगाने के लिए बनाई जा रही निगरानी संरचनाओं के संभावित प्रभाव पर भी सवाल उठाया जाना चाहिए, क्योंकि दावा की गई बचत मुख्य रूप से ऐतिहासिक इन्फ्लूएंजा और एचआईवी/एड्स पर आधारित है, जिसके लिए तंत्र पहले से ही मौजूद हैं और जोखिम कम हो रहे हैं, जबकि पशु जलाशयों से रिसाव की घटनाओं से मृत्यु दर, जो बढ़ते जोखिम के जी20 के दावों का आधार है, भी कम है।
अकेले कोविड-19 भी विभिन्न स्तरों पर ख़राब औचित्य प्रस्तुत करता है। यदि यह प्राकृतिक उत्पत्ति का है, तो G20 डेटा के आधार पर इसे एक अलग घटना के रूप में समझा जा सकता है, न कि किसी प्रवृत्ति का हिस्सा। इसके अलावा, कोविड-19 मृत्यु दर मुख्य रूप से बुजुर्गों और पहले से ही बीमार लोगों में है, और जिम्मेदार मृत्यु दर (रोगज़नक़ के साथ बनाम के रूप में) की बदलती परिभाषाओं के कारण जटिल है। यदि SARS-CoV-2 है प्रयोगशाला-संशोधित, जैसे कुछ तर्क दिया है, तो स्वाभाविक रूप से उत्पन्न होने वाले खतरों के लिए निगरानी बनाने के लिए चल रहा व्यापक प्रयास उचित नहीं होगा और न ही कार्य के लिए उपयुक्त होगा।
परिणामस्वरूप, हमें खुद से पूछना चाहिए कि क्या यह नए अंतरराष्ट्रीय कानूनी समझौतों में जल्दबाजी करने का पर्याप्त औचित्य है जो महत्वपूर्ण संसाधनों को बड़ी बीमारी के बोझ से हटा सकता है जो रोजमर्रा के जोखिम पैदा करते हैं। जी20 नई महामारी वित्तपोषण के लिए प्रति वर्ष 31 अरब डॉलर से अधिक की अपनी सिफ़ारिश मृत्यु दर के आंकड़ों पर आधारित कर रहा है, जो कि अधिकांश मनुष्यों द्वारा सामना किए जाने वाले रोजमर्रा के स्वास्थ्य जोखिमों के मुकाबले कम है। वास्तव में जी20 उन देशों से कह रहा है जहां स्थानिक संक्रामक रोग का बोझ इन छोटे प्रकोपों से अधिक परिमाण में है, ताकि वे सीमित संसाधनों को आंतरायिक जोखिमों की ओर मोड़ सकें, जिन्हें बड़े पैमाने पर अमीर सरकारों द्वारा खतरा माना जाता है।
जैसा कि हमने तर्क दिया है, नीति और वित्तपोषण में प्रमुख बदलाव साक्ष्य पर आधारित होने चाहिए। यह वर्तमान में अंतरराष्ट्रीय सार्वजनिक स्वास्थ्य समुदाय के भीतर कठिन है, क्योंकि बहुत से फंडिंग और करियर के अवसर अब बढ़ते महामारी संबंधी तैयारी एजेंडे से जुड़े हुए हैं। इसके अलावा, वैश्विक स्वास्थ्य नीति हलकों में एक सामान्य भावना है कि बिना किसी देरी के "कोविड के बाद के क्षण" को भुनाना आवश्यक है, क्योंकि महामारी पर ध्यान अधिक है और नीतिगत समझौते के अवसर अधिक हैं।
हालाँकि, विश्वसनीयता बनाए रखने के लिए, समग्र स्वास्थ्य जोखिमों और बोझों के संदर्भ में प्रकोप के जोखिम के तर्कसंगत और विश्वसनीय साक्ष्य प्रदान करना है। यह G20 के बयानों में प्रतिबिंबित नहीं होता है, यह दर्शाता है कि जिस सलाह पर वे अपने दावे का आधार बनाते हैं वह या तो खराब है, जल्दबाजी में है, और/या उसे नजरअंदाज किया जा रहा है।
इस साक्ष्य अंतर को ठीक करने के लिए समय और तत्परता होनी चाहिए। इसलिए नहीं कि अगली महामारी बस आने ही वाली है, बल्कि इसलिए कि चीजों को गलत करने की लागत के दीर्घकालिक प्रभाव होंगे जिन्हें थोक परिवर्तन शुरू होने के बाद संबोधित करना कहीं अधिक कठिन हो सकता है। परिणामस्वरूप, विवेकपूर्ण बात यह है कि साक्ष्यों को विचार के लिए विराम दिया जाए, ज्ञान की कमियों की पहचान की जाए, उन्हें संबोधित किया जाए और बेहतर साक्ष्य-आधारित नीति अपनाई जाए।
2016-2017 के प्रकोप को संदर्भित करने का अनुमान है। मृत्यु दर दर्ज नहीं की गई है, लेकिन ब्राज़ील डेटा (0 ज़िका, 0.1203 पृष्ठभूमि, 0.0105 जिम्मेदार, 0.1098 ज़िका-पॉजिटिव गर्भधारण में, पैक्साओ एट अल (3308) से प्राप्त) के आधार पर जिम्मेदार बाल मृत्यु दर से प्राप्त की गई है; https://www.nejm। org/doi/pdf/2022/NEJMoa10.1056
बी एचएलआईपी रिपोर्ट का उद्देश्य 2018 (एफ) को संदर्भित करना हो सकता है।
सी चिकनगुनिया के कारण होने वाली मृत्यु दर सामान्यतः न्यूनतम होती है, जो मुख्य रूप से बीमार बुजुर्गों में मृत्यु दर से जुड़ी होती है। वेबआर्काइव में अब हटा दी गई PAHO रिपोर्ट शामिल है जिसमें दो छोटे द्वीप राज्यों में 194 कैरेबियन मौतें शामिल हैं, जो एक एट्रिब्यूशन त्रुटि हो सकती है। https://web.archive.org/web/20220202150633/https://www.paho.org/hq/dmdocuments/2015/2015-may-15-cha-CHIKV-casos-acumulados.pdf
d WHO से प्राप्त रेंज का माध्यिका।
ई एवियन इन्फ्लूएंजा से 20 साल की अवधि में मृत्यु दर कम है - चित्र 6 देखें।
f में उस वर्ष दो प्रकोप शामिल हैं; भारत में 45 और बांग्लादेश में 8।
जी दो 2018 इबोला प्रकोप को तालिका में जोड़ा गया, क्योंकि 2017 के प्रकोप का जिक्र करते समय एचएलआईपी का इरादा यही रहा होगा।
जनवरी2024-पैन-खतरा-ब्लॉग-REPPARE_ZY-फ़ॉर्मेटिंग-3
ए के तहत प्रकाशित क्रिएटिव कॉमन्स एट्रिब्यूशन 4.0 इंटरनेशनल लाइसेंस
पुनर्मुद्रण के लिए, कृपया कैनोनिकल लिंक को मूल पर वापस सेट करें ब्राउनस्टोन संस्थान आलेख एवं लेखक.









